Elke 22 seconden sterft er iemand aan tuberculose en voor het eerst in meer dan een decennium is dit dodental opnieuw aan het stijgen. De Covid-19 pandemie heeft jaren aan vooruitgang in de strijd tegen tuberculose teruggedraaid. Ook in Europa is tuberculose terug in opmars en dan vooral de multiresistente variant die niet meer behandeld kan worden met de standaard antibiotica.
De symptomen van tuberculose (TB) zie je regelmatig terugkomen in films en series die zich afspelen in een ver verleden. Je kent het zeker wel, die scènes waarin iemand een hevige hoestbui heeft in een zakdoek die een beetje later in beeld komt en volledig onder het bloed zit. Op dat moment is het voor de kijker duidelijk, het personage zijn einde is nabij.
Omdat deze situaties zich nu niet meer in onze directe omgeving voordoen, nemen we vaak aan dat TB een ziekte uit het verleden is die al lang niet meer voorkomt. Als je echter kijkt naar de huidige schattingen van de wereldgezondheidszorg is dit allesbehalve waar. Er zijn namelijk jaarlijks 10 miljoen mensen die met deze ziekte te maken krijgen, waarvan 1,6 miljoen mensen overlijden. Dit maakt TB de tweede dodelijkste infectieziekte ter wereld die zijn meeste slachtoffers maakt in ontwikkelingslanden.
De ene pandemie is de andere niet
Laten we de pandemie van Covid-19 even vergelijken met TB, want, ja, ook TB voldoet aan alle voorwaarden om als pandemie bestempeld te worden. Covid-19 werd in 2020 aangeduid als een grote bedreiging voor de volksgezondheid en in de afgelopen 3 jaar zijn er verschillende vaccins en behandelingen op de markt gekomen. De TB pandemie heeft deze status van ‘grote bedreiging voor de volksgezondheid’ al reeds 30 jaar, maar toch is er in die tijd weinig veranderd.

Het enige vaccin voor TB is al meer dan 100 jaar oud en in de laatste 50 jaar zijn er maar twee nieuwe antibiotica op de markt gekomen. Bovendien is niet elke TB besmetting hetzelfde; de standaard behandeling is een combinatie van 4 verschillende antibiotica over een periode van 6 maanden. Als je pech hebt en één van de 450 000 mensen bent die geïnfecteerd raakt met de multiresistente variant dan duurt de behandeling nog langer en moet gebruik gemaakt worden van gevaarlijkere antibiotica die steeds toxischer worden voor de patiënten zelf.
Hoewel de Covid-19 pandemie ons heeft getoond hoe snel het allemaal kan gaan zijn er de afgelopen 70 jaar slechts twee nieuwe antibiotica op de markt gekomen voor de behandeling van tuberculose en zijn we er nog steeds niet in geslaagd deze pandemie een halt toe te roepen. Dit roept bij mij toch wel de vraag op: hoe kan het dat we zo snel en efficiënt reageren op de ene pandemie, massaal investeren en samen naar oplossingen zoeken terwijl onderzoek voor de andere pandemie enorm ondergefinancierd is en nauwelijks aan bod komt in de media?
De tuberculose cijfers zijn wereldwijd opnieuw aan het toenemen, ook in België
Aangezien TB het meest voorkomt in lage inkomstenlanden, lijkt het voor ons in België soms een ‘ver van ons bed’ show. In Europa zijn er echter jaarlijks 230 000 mensen die TB krijgen, met 20 000 doden als gevolg. De Covid-pandemie samen met de vele geopolitieke conflicten hebben ervoor gezorgd dat minder mensen toegang hadden tot gezondheidszorg en daardoor pas later of zelfs helemaal niet gediagnosticeerd werden, met als gevolg dat de behandeling te laat of niet werd opgestart.
Voor sommigen was het zelfs onmogelijk om hun behandeling voort te zetten omdat ze niet langer toegang hadden tot hun benodigde antibiotica of omdat ze moesten vluchten voor geweld. Dit laatste is zeer relevant voor de situatie in Europa, zoals in Oekraïne bijvoorbeeld, dit land had jaarlijks al 30 000 gevallen van TB waarvan een zeer groot aantal al multidrug resistent was. Veel inwoners zijn moeten vluchten waardoor ze noodgedwongen hun antibioticakuur hebben moeten onderbreken. Dit gaf tuberculose de kans te verergeren en verder anderen te blijven besmetten. Deze trend zien we ook weerspiegeld in de cijfers van tuberculose-gevallen in België, met name in de zeer kwetsbare populaties zoals vluchtelingen.
Een antibioticakuur van 6 tot 12 of zelfs 24 maanden, wat!?
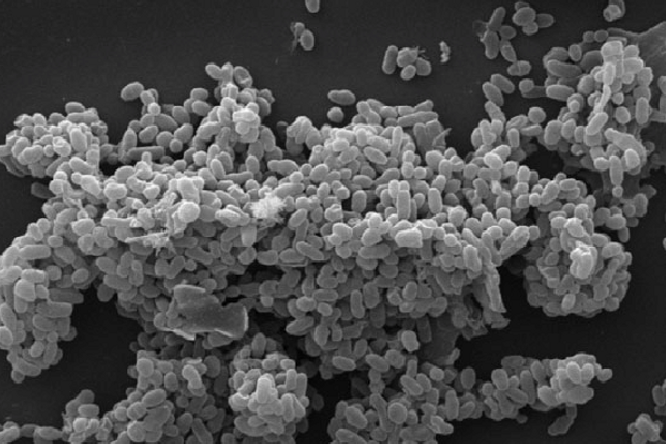
Tuberculose word veroorzaakt door bacteriën die zeer moeilijk te behandelen zijn. Eén van de redenen hiervoor is dat ze een heel vette buitenkant hebben die hen beschermt tegen de meeste antibiotica aangezien deze vaak erg wateroplosbaar zijn en dus niet door die vetlaag kunnen dringen. Die goede wateroplosbaarheid van antibiotica is nodig zodat ze goed kunnen worden opgenomen in het bloed van de patiënten om op die manier infecties over heel het lichaam te bestrijden. Deze tegenstrijdigheid is één van de grote uitdagingen bij het ontwikkelen van nieuwe antibiotica tegen tuberculose.
Los daarvan zijn tuberculosebacteriën zeker niet ‘te vet om te vechten’ want wanneer antibiotica er toch in slagen om door te dringen in de bacteriën zelf dan komt het tweedelijns offensief van tuberculose boven: afbraak van antibiotica. Tuberculosebacteriën worden ook wel eens vergeleken met een Zwitsers zakmes omdat ze verschillende tools hebben die allemaal op hun eigen manier antibiotica kunnen afbreken. Dit maakt het uiterst moeilijk om iets te vinden waarmee we tuberculose kunnen tegenhouden.
Dat houd ons echter niet tegen om te blijven proberen antibiotica te ontwikkelen die toch kunnen doordringen in deze bacteriën. Daarbovenop maken vele van de huidige anti-tuberculose-antibiotica op een heel slimme manier gebruik van deze afbraak mechanismen, door als ‘prodrugs’ te fungeren.
Deze prodrug antibiotica kan je vergelijken met een Trojaans paard; zijn inactief als ze de bacteriën binnendringen, maar eens in de cel worden ze door een van de vele afbraak-mechanismen opengebroken, vervormd of veranderd naar hun actieve stof. Het afweermechanisme van tuberculose gebruiken we dus in dit geval in ons voordeel. Dit is ook wat ik probeer te doen tijdens mijn doctoraatsproject, onderzoeken hoe die afbraakmechanismen van tuberculose juist werken zodat we deze bacteriën eindelijk te slim af kunnen zijn.