Hoe het voelt om dood te gaan zullen we pas echt weten als het zover is. Al krijgt de wetenschap wel steeds meer inzicht in wat er in de hersenen gebeurt rond het moment van overlijden. ‘We hebben de activiteit van het brein in het proces van doodgaan lang onderschat.’
Voor ons levende mensen is het een groot mysterie: hoe is het om dood te gaan? Maken we dat laatste moment bewust mee? Aanwijzingen druppelen binnen dat het antwoord op die laatste vraag misschien positief kan zijn. Het licht gaat niet meteen uit op het moment dat we onze laatste adem uitblazen.
Over die stelling wordt al eeuwenlang gespeculeerd. Sommige aannames en hypotheses zijn louter gestoeld op anekdotisch materiaal. In de tijd dat terdoodveroordeelden werden onthoofd met de guillotine beweerden sommige toeschouwers bijvoorbeeld dat ze de ogen nog zagen knipperen als het hoofd de grond al had geraakt.Maar er zijn ook wetenschappelijke bevindingen. Onderzoekers hebben al meerdere keren geobserveerd dat onze hersenen er niet gelijk mee ophouden wanneer ons hart tot stilstand komt. Ze blijken postmortaal zelfs nog urenlang actief te kunnen zijn. Het roept de vraag op: wat voor rol spelen de hersenen in het overlijdensproces? En wat kan dat betekenen voor onze beleving van doodgaan?
Samenwerkende neuronen
Het was eigenlijk puur toeval. In een ziekenhuis in Canada onderging een epilepsiepatiënt een behandeling voor zijn aanvallen. Op bepaalde momenten werd hij continu gemonitord. Artsen bevestigden dan elektrodes op zijn hoofd voor een eeg-meting, die de elektrische activiteit in het brein registreert. Net tijdens zo’n sessie overleed de patiënt. De eeg-meting was doorgegaan. De artsen hadden het bewuste moment waarop de patiënt stierf vastgelegd in hersenscans.
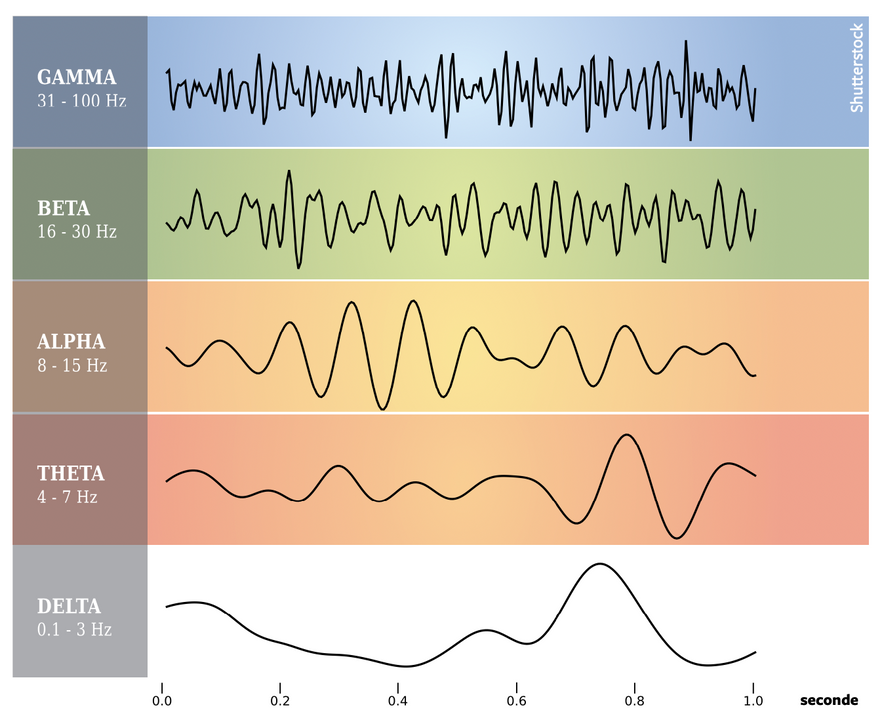
De metingen boden een zeldzaam inzicht in het patroon van hersenactiviteit vlak voor, tijdens en na het moment van overlijden. Wat de onderzoekers zagen? In de 30 seconden voor- en nadat het hart tot stilstand kwam, was er een plotselinge piek in een bepaald soort hersenactiviteit. Het ging om zogeheten gammagolven, schreven de onderzoekers in een paper, die eind februari is gepubliceerd.
Als neuronen in de hersenen samenwerken, doen ze dat gesynchroniseerd. Ze produceren zo samen hersengolven in een bepaalde frequentie. Die hersengolven kunnen we meten met een eeg. Op basis van frequentie (of golflengte) zijn ze op te delen in categorieën, van laag naar hoog: delta-, thèta-, alfa-, bèta- en gammagolven.
Je brein produceert deltagolven vooral wanneer je diep aan het slapen bent. Thètagolven zien we wanneer je slaapt maar niet heel diep, of wanneer je wakker en ontspannen bent. Bij alfagolven ben je kalm maar wel alert. Bètagolven komen voor wanneer je gefocuste activiteiten uitvoert, zoals logisch redeneren, maar ook bij motorische taken. Simpel gesteld: bij dingen waar je je hoofd bij moet houden.
‘Bewustzijn is een van de grote mysteries van de wetenschap. Dat kan je niet reduceren tot een gammagolfje’
En de gammagolven? Die zouden te zien zijn bij een sterke vorm van focus en alertheid. Wanneer je op het puntje van je stoel zit en naar een verhaal zit te luisteren dat zo interessant is dat je er opgewonden van raakt. In verschillende studies zagen onderzoekers dat gamma-activiteit betrokken is bij aandacht, leren, werkgeheugen en langetermijngeheugen.
Het is verleidelijk om te denken dat de piek in gammagolven bij de epilepsiepatiënt betekent dat hij vlak voor en na zijn ‘officiële’ dood een opflakkering van bewustzijn beleefde. De hoofdauteur van de studie, Ajmal Zemmar, speculeerde zelfs dat de piek erop kon wijzen dat zijn leven als het ware aan hem voorbijflitste. Dat een hele reeks aan herinneringen nog een laatste keer voorbijzoefde.
‘Je zou kunnen aannemen dat het moment van verhoogde hersenactiviteit gepaard gaat met een subjectieve ervaring van gedachtepercepties en emoties’, zegt neuroloog Steven Laureys (ULiège). ‘Maar goed, de man is overleden. We kunnen het niet meer navragen. Het is en blijft een hypothese.’
Veel van Zemmars collega’s uit de neurologie vinden de theorie nogal voorbarig. Ze wijzen erop dat het gaat om een meting bij een enkel individu – een 87-jarige man met een beschadigd brein, met bloedingen en zwellingen, die leed aan epileptische aanvallen. Het is bekend dat epilepsie ook de gamma-activiteit in de hersenen kan beïnvloeden. Op basis van deze casus zijn dus geen algemene aannames te maken.
‘Over de snelle gammagolven bestaat hoe dan ook nogal wat discussie’, vult Laureys aan. ‘Volgens sommige wetenschappers zijn ze een soort handtekening van bewuste processen. Maar zo eenvoudig lijkt het niet te zijn. Bewustzijn is een van de grote mysteries van de wetenschap. Dat kan je niet reduceren tot een gammagolfje.’
Laureys erkent wel dat de gammagolven een interessant onderzoeksonderwerp zijn. ‘Ze lijken iets belangrijks te doen voor ons bewustzijn. Dat maakt het fascinerend dat we ze zo vlak voor en na het moment van overlijden zien opkomen.’
Ook bij ratten
Toch staat de casus van de Canadese epilepsiepatiënt niet geheel op zichzelf. Wetenschappers hadden al vaker gerapporteerd over pieken in de hersenactiviteit rond het moment van overlijden – bij mensen, maar ook bij dieren. Al werden zulke zogeheten end-of-life electrical surges (ELES) lang niet bij elk subject gemonitord. En het ging ook niet altijd om gammagolven. Soms registreerden de onderzoekers andere golven van een hoge frequentie.
In een studie uit 2017 aan het George Washington University Medical Center observeerden onderzoekers 35 patiënten tot na het moment dat ze hun laatste adem uitbliezen. Ze wilden bestuderen hoe universeel het verschijnsel van zulke pieken was.
Dat deden ze voor een deel met het oog op orgaandonatie. Want wat als zo’n piek in breinactiviteit onderdeel is van het overlijdensproces? Sommige artsen en wetenschappers vinden dat een patiënt in dat geval niet van zijn organen mag worden ontdaan voordat de piek optreedt. Anderen werpen tegen dat wachten de kwaliteit van de organen negatief kan beïnvloeden.
Onder de 35 patiënten waren er zeven die klinisch gezien als hersendood werden gecategoriseerd. Bij geen van deze patiënten was een piek in hersenactiviteit te zien rond het moment van overlijden. Van de 28 resterende patiënten waren er dertien bij wie de onderzoekers wel een piek zagen. Het ging om gesynchroniseerde hersenactiviteit in een hoge frequentie. De wetenschappers konden niet uitmaken of het ging om gammagolven.
‘Een mens is niet per se bewust of onbewust, dood of levend. Er lijkt ook een soort een overgangsfase te bestaan’
Dat een piek niet voorkwam bij hersendode patiënten ondersteunt volgens de onderzoekers het idee dat voor een piek in activiteit een zekere mate van hersencapaciteit vereist is. Ook de synchronisatie van de hersengolven zou erop wijzen dat de piek niet zomaar een soort laatste stuiptrekking van het brein is, waarbij alle aanwezige energie nog een laatste keer losgelaten moet worden. Die theorie werd al meermaals door wetenschappers geopperd. Waarschijnlijk is het geavanceerder dan dat. De onderzoekers konden overigens niet verklaren waarom een piek bij een deel van de niet hersendode patiënten wel voorkwam en bij een ander deel niet.
In 2013 bekeek een team van Amerikaanse wetenschappers de hersenactiviteit van ratten rond het moment van overlijden. Bij negen proefdieren deden de onderzoekers een eeg-meting. Dertig seconden na het overlijden was een piek in hersenactiviteit te zien. De onderzoekers registreerden daarbij activiteit in de frequentie van gammagolven. Volgens de wetenschappers suggereren de data dat het ook hier niet gaat om een stuiptrekking. Daarvoor was de hersenactiviteit te zeer gesynchroniseerd.
In een andere Canadese studie werden vier patiënten bij hun levenseinde gemonitord. Onderzoekers maten de eeg-activiteit in de 30 minuten voor en 30 minuten na het moment dat ze van de apparatuur werden gehaald die hen kunstmatig in leven hield. Bij twee van de vier patiënten zagen de onderzoekers een piek in hersenactiviteit rond het moment van overlijden. Het waren hersengolven met een hoge frequentie, maar het waren niet gammagolven.
Een verschijnsel dat vaak is gerapporteerd maar vooralsnog een groot mysterie blijft: de bijna-doodervaring (zie ook Eos nr. 6, 2020). Er bestaat geen officiële definitie voor het fenomeen. Meestal wordt gerefereerd aan bepaalde visioenen die mensen ervaren wanneer ze op het randje van de dood balanceren. Flitsen van herinneringen uit het leven, of licht aan het einde van een tunnel. Vaak gaan die ervaringen gepaard met een soort euforisch gevoel.
De wetenschap is er nog niet over uit wat een bijna-doodervaring precies is – en of ze überhaupt bestaat. Een biologische verklaring is er in elk geval nog niet voor te vinden. ‘We kunnen niet stellen: een bijna-doodervaring komt door een tsunami aan endorfines, of heeft te maken met zuurstoftekort in de cellen. Het is niet te linken aan één hersengebied of één neurotransmitter’, zegt neuroloog Steven Laureys (ULiège). In een studie uit 2019 hebben Laureys en zijn collega’s wel aanwijzingen gevonden die kunnen wijzen op welke mechanismen en receptoren mogelijk betrokken zijn bij een bijna-doodervaring. In de studie tekenden ze de verhalen op van 625 bijna-doodervaringen. Met behulp van artificiële intelligentie vergeleken ze die met meer dan 1.500 verhalen van ervaringen met verschillende psychedelische drugs.
Hun conclusie was dat de ervaringen met de drug ketamine, een antagonist van de zogeheten NMDA-receptor in het brein, de meeste gelijkenis vertoonden met bijna-doodervaringen. Gevolgd door de plant Salvia divinorum, en een aantal psychedelische drugs die inwerken op een bepaalde serotonine-receptor, waaronder de drug DMT. De resultaten kunnen erop wijzen dat de receptoren en mechanismen betrokken bij bijna-doodervaringen dezelfde zijn als die bij de bovengenoemde middelen. Het zijn interessante hypotheses, zegt Laureys, maar voorlopig niks meer dan dat.
Voor een volgende studie is Laureys nog op zoek naar mensen die ooit een bijna-doodervaring hebben beleefd. Ervaringsdeskundigen kunnen zich aanmelden op nde@uliege.be.
Tussen dood en leven
In een studie uit 2021 hebben Laureys en zijn collega’s de hersenactiviteit gemeten in personen bij het overlijden. Ze wilden nagaan in hoeverre de inschatting van het bewustzijn van een patiënt overeenkomt met de data van monitors.
‘We vroegen zorgverleners en familieleden naar wat zij dachten dat het bewustzijnsniveau van een patiënt was, en wat de patiënt volgens hen zou ervaren’, zegt Laureys. ‘Hun antwoorden vergeleken we met wat we zagen op de hersenscans van de patiënt.’
‘In veel gevallen zagen we op de monitor meer reactiviteit dan de bevraagde individuen verwacht hadden. Als een verzorger of familielid aan het bed van een patiënt vaststelde dat die niet reageerde, dan viel op de monitor te zien dat het brein nog wel reageerde op signalen vanuit de omgeving. Er was nog elektrische activiteit – al was die wel afwijkend.’
Die bevindingen geven volgens Laureys aan dat we vaak onderschatten wat iemand in zo’n toestand bewust kan ervaren. ‘Bij patiënten die ontwaken uit de anesthesie of coma hoor je weleens dat ze nadien zeggen dat ze in die toestand van alles hebben opgepikt. Terwijl de zorgverleners overtuigd waren: die ervaart helemaal niks.’
In zijn studies zag Laureys geen pieken van gammagolven vlak voor en vlak na het overlijden van patiënten. Zijn metingen waren wel anders dan die in de bovenvermelde studies. Het waren langdurige eeg-metingen. Daarin zijn gammagolven moeilijk te onderscheiden van andere activiteiten, zoals van de spieren.
Is er dan werkelijk meer aan de hand met het brein van patiënten die buiten bewustzijn lijken? ‘Het is niet zo zwart-wit als we misschien denken. Een mens is niet per se bewust of onbewust, dood of levend. Er lijkt ook een soort overgangsfase te bestaan. Ik denk dat we de activiteit van het brein in het proces van doodgaan lang hebben onderschat.’
Activiteit op het kleinste niveau
Ook Jeffrey Loeb, neuroloog aan de University of Illinois (VS), is overtuigd dat we niet van het ene op het andere moment dood zijn. ‘Het lichaam heeft tijd nodig om te sterven.’ In zijn onderzoek van het afgelopen jaar zag hij hoe bepaalde hersencellen in de 24 uur na de dood actief blijven, en hoe ze zelfs toenemen in aantal.
Met de studie wilde hij nagaan wat voor verschillen je kan zien in genetische activiteit bij ‘vers’ hersenweefsel en hersenweefsel dat al een tijdje dood is. Loeb kreeg van een aantal epilepsiepatiënten toestemming om kleine stukjes hersenweefsel, die werden verwijderd als onderdeel van een operatie, te onderzoeken. Hij mat wat er gebeurde met de genetische activiteit, van de eerste seconde na de afname tot 24 uur daarna.
Loeb vond dat hersenweefsel niet zomaar stopt als het wordt afgesloten van de bloedtoevoer. In de samples zag hij in bepaalde genen nog activiteit – in ieder geval gedurende de eerste 24 uur na de afname. Bij sommige genen nam de activiteit zelfs toe, zag Loeb. Bepaalde hersencellen groeiden daardoor in aantal.
Wat voor genen waren dit? En wat betekent dat voor ons overlijdensproces? ‘Bij de genenset waarbij we activiteit maten, keken we naar verschillende types hersencellen. De activiteit voor de neuronen betrokken bij processen als leren en geheugen ging snel naar beneden. Maar de activiteit voor de zogeheten gliacellen ging juist omhoog’, zegt Loeb. Het ging om twee typen gliacellen: de astrocyten en de microglia.
De piek in activiteit zou niet zomaar een laatste stuiptrekking van het brein zijn, waarbij alle aanwezige energie nog een keer losgelaten wordt
Met de toegenomen genetische activiteit zagen Loeb en zijn collega’s ook het aantal van die gliacellen stijgen. ‘We checkten de genetische activiteit in de cellen, maar bekeken ook de celpopulaties in stukjes weefsel onder de microscoop. En we zagen dat de populaties van die twee types cellen heel snel begonnen te groeien.’ Een van de functies van astrocyten is om beschadigingen in het brein te repareren. De microglia hebben als taak om beschadigd weefsel op te ruimen.
Vandaar dat het eigenlijk helemaal niet zo verrassend is, volgens Loeb, dat die cellen na de dood vermeerderen. ‘De gliacellen hebben niet door dat het hele brein beschadigd is en dat het eigenlijk al een verloren zaak is. Ze blijven als een gek al het beschadigde weefsel opdweilen dat ze tegenkomen.’
Doodgaan is een complex biologisch proces, daarover zijn Laureys en Loeb het met elkaar eens. Het is niet iets dat van het ene op het andere moment gebeurd is. Ook in ons brein lijkt er rond het moment van overlijden nog heel wat te gebeuren. ‘De hersenen bestaan uit duizenden miljarden synapsen, in een soep van talloze neurotransmitters’, zegt Laureys. ‘Doodgaan in de hersenen staat gelijk aan een stortvloed van gebeurtenissen. Waarschijnlijk zullen we daar nooit helemaal vat op krijgen.’




